Focus sur les contraceptions masculines
Bienvenue en 2024 où les méthodes de contraceptions masculines existent mais ne sont pas connues. Pourtant, des solutions existent, se développent et se transmettent de pair à pair. Ce sont principalement des militants pratiquants une contraception qui en parlent et qui luttent contre les injonctions à la masculinité. Aujourd’hui, on plonge ensemble dans les différentes contraceptions masculines.
En introduction, je me permets de préciser que cet article a une vision très hétéronormée des relations amoureuses et sexuelles mais que les questions de contraceptions se posent pour tout.es, LGBTQUIA+ compris.es
Les hommes sont plus fertiles que les femmes
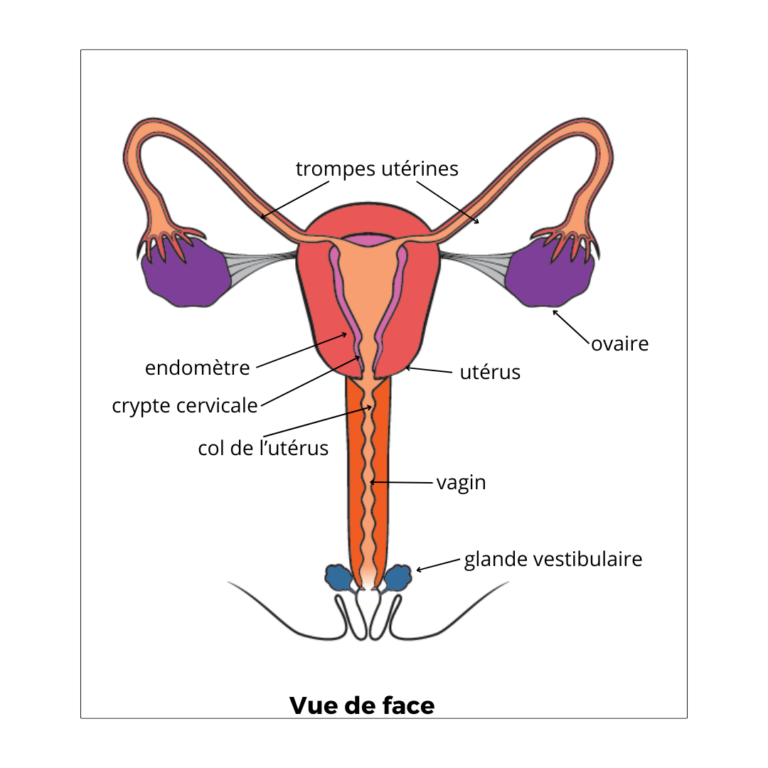
Tout d’abord, petit rappel et comparatif des appareils reproductions féminins et masculins.
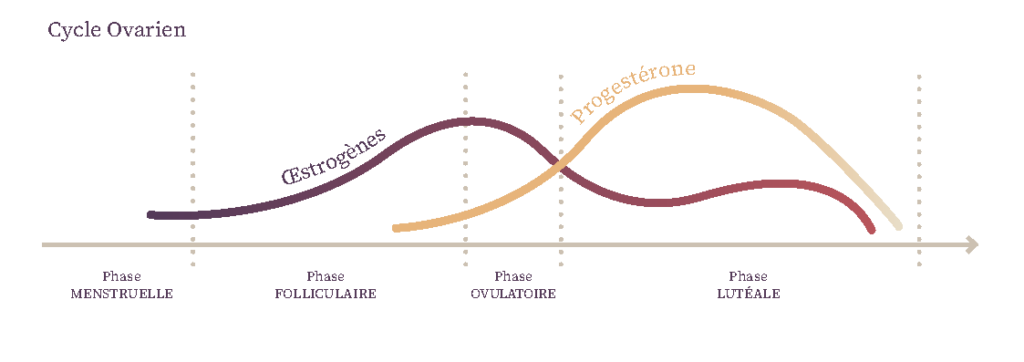
Chez la femme, la fertilité se joue dans le processus d’ovulation et plus précisément l’ovogénèse. A chaque cycle menstruel, un ovocyte est libéré sous l’influence du balai hormonal. Celui-ci mature pendant une quinzaine de jours (cela dépend des femmes) puis il est expulsé de l’ovaire à la trompe utérine. Sa durée de vie est de 12h à 24h. La fenêtre de fertilité chez la femme est donc quelques jours.
Chez l’homme, c’est la spermatogénèse qui est en charge de sa fertilité. Ce processus consiste en la fabrication et la maturation des spermatozoïdes et il prend environ 70 jours au total. Mais des spermatozoïdes sont fabriqués tous les jours ce qui fait que l’homme est fertile en permanence. D’ailleurs, chaque éjaculation contient 200 à 700 millions de spermatozoïdes.

Il n’y a pas besoin d’avoir un haut niveau en mathématique pour comprendre que finalement, l’homme est bien plus fertile que la femme. Alors pourquoi serait-ce à la femme uniquement de se protéger contre une potentielle grossesse ?
D’ailleurs à ce propos, 11 contraceptions dites féminines ont été développées et étudiées contre 3 utilisées couramment par ces Messieurs
Un bref historique
Les méthodes de contraception sont relativement récentes. La pilule contraceptive a été autorisée aux Etats-Unis en 1957, en France sa commercialisation commence en 1967. Et même si la femme n’est fertile que quelques jours par mois contrairement à l’homme qui l’est tous les jours, toutes les recherches de l’époque ont porté uniquement sur la contraception féminine.
Puis dans les années 1970, des hommes investis dans le Mouvement de libération des femmes (MLF) et créés l’association ARDECOM (Association pour la Recherche et le Développement de la Contraception Masculine). Par la suite, des médecins amorcent des essais cliniques sur ces méthodes pour démontrer leur fiabilité. Mais dans les années 1980, les avancées sont mises de côté pour mettre en avant le préservatif face à l’épidémie de Sida.
Certains hommes font le choix de porter eux-mêmes la charge contraceptive, pour libérer leur compagne (ou compagnon).
Une histoire de charge mentale contraceptive
Ce qui a poussé les hommes de l’ARDECOM à se réunir c’est d’abord de soutenir le MLF (Mouvement de libération des femmes) et de prendre parti aux luttes féministes. Puis des groupes en non-mixité (c’est-à-dire d’homme uniquement) se créent où les rapports au genre, à la masculinité se font en toute vulnérabilité. A cette époque, si la pilule contraceptive est autorisée, sa prescription reste marginale. Il en va de même avec le droit à l’avortement, adopté en France en 1975 et dépendant à l’époque du bon vouloir des médecins. Alors les débats entre hommes portent aussi sur comment prendre part à l’évitement de grossesse, comme partagée cette responsabilité. Finalement, comment partager la charge mentale contraceptive.
Aujourd’hui, les hommes qui s’engagent dans les contraceptions masculines sont toujours motivées par ce partage de charge mentale, décuplé par les scandales sanitaires autour de la contraception féminine : risques cardiovasculaires, baisse de libido, dépressions, phlébites, etc. (attention toutefois, certaines femmes vivent très bien avec leurs contraceptions et il ne s’agit pas ici de leur briser du sucre sur le dos).

Les différentes contraceptions masculines
Venons-en au fait des possibilités qui s’offrent aux hommes en terme de contraception. On va parler des plus courantes, préservatif, retrait et vasectomie, les 3 seules reconnues par l’OMS (Organisation Mondiale de la Santé) ainsi que de la contraception thermique qui, petit à petit, fait ses preuves.
La contraception mécanique : B.A.BA des contraceptions masculines

Aussi connu sous le nom de préservatif externe. C’est le moyen de contraception le plus répandu et le seul (avec le préservatif interne ou préservatif féminin) à protéger contre les infections sexuellement transmissibles. Il a un taux d’efficacité de 85% s’il est utilisé correctement. Il est facilement accessible, peu cher et gratuit pour les jeunes de moins de 26 ans.
Le retrait, la fausse bonne idée

Plus ancienne méthode de contraception connue (même évoquée dans la bible) c’est la méthode la plus répandue avant l’apparition de la pilule. Son principe : couper le rapport sexuel pour éviter une éjaculation intra-utérine. C’est gratuit, facile, c’est même reconnu par l’OMS comme contraception avec un taux d’efficacité de 78% (la plus basse de toutes les contraceptions) mais ce n’est pas une bonne idée. D’abord, ça demande une communication et une confiance au sein du couple assez incroyable ainsi qu’une connaissance par l’homme de ses sensations très fine. Enfin, des spermatozoïdes sont également présents dans le liquide pré-éjaculatoire. Donc même avant l’éjaculation. Donc le risque de grossesse reste quand même énorme. A mon sens, le retrait est une vraie fausse bonne idée.
La définitive – la vasectomie
La vasectomie est une contraception définitive qui passe par une opération sous anesthésie locale qui consiste à couper et bloquer les canaux déférents qui transportent les spermatozoïdes à partir des testicules. Ainsi, les spermatozoïdes ne peuvent plus rejoindre le liquide séminal et sont détruits. Cette méthode a un taux de fiabilité de 99,8% qui en fait la plus sécure.
L’opération est mineure comparée à une ligature des trompes qui nécessitent une hospitalisation de quelques jours. La vasectomie se fait en ambulatoire et la cicatrisation prend de 2 à 3 jours. C’est d’ailleurs parce que c’est une pratique « facile » qu’elle a fortement augmenté ces dernières années et qu’elle est plus courante que la ligature des trompes : sa pratique a été multipliée par 15 en 12 ans ; En 2022, trois stérilisations masculines ont été pratiquées pour deux stérilisations féminines.
La contraception thermique
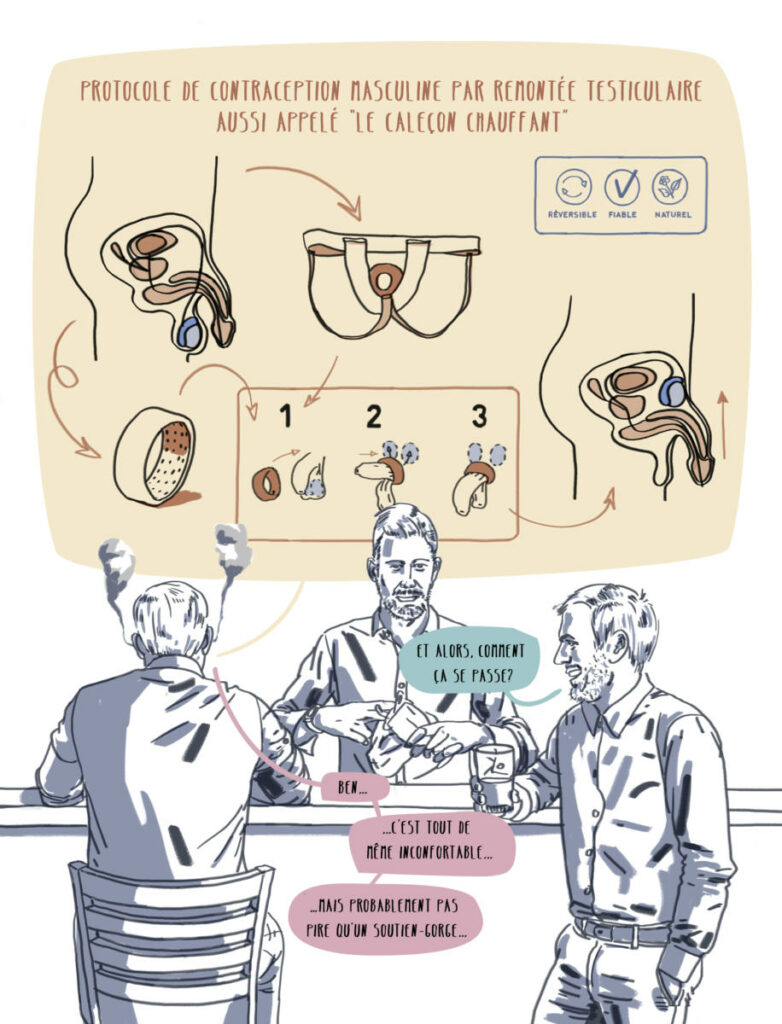
Source : Thoreme.com
Son objectif est de rapprocher les testicules du corps pour augmenter légèrement leur température. Car la spermatogénèse se fait à 35°C. En rapprochant les testicules du corps, leur température passe à environ 37°C et cela va rendre inactifs les spermatozoïdes.
Pour que cette méthode soit efficace, l’homme doit porter slip, jock-strap ou anneau 15h par jour. Un suivi médical est nécessaire pour effectuer un spermogramme avant le début de la contraception, puis 3 mois après. Car souvenez-vous, la spermatogénèse est un processus de 70 jours. Le spermogramme 3 mois après le début de la contraception permet de vérifier que le nombre de spermatozoïdes a considérablement baissé et ne risque pas d’engendrer de grossesse. En bonus, cette contraception est réversible après 3 mois sans contraception.

Une étude française* menée auprès de 51 couples et 536 cycles n’a comptabilisé qu’une seule grossesse dues à une mauvaise utilisation de la méthode. Ces méthodes semblent donc plus que fiables mais des études à plus grandes échelles restent à faire pour qu’elles soient reconnues par l’OMS. C’est d’ailleurs en cours pour l’androswitch qui est en cours d’homologation pour être reconnu comme dispositif médical. Pour ce qui est du slip ou du jock-strap, il est possible d’en acheter sur internet ou encore de se fabriquer soi-même.
Premiers pas pour adopter les contraceptions masculines
Une étude récente a montré qu’après information sur la méthode, 29 % des nouveaux pères seraient intéressés pour essayer la contraception thermique. Alors pourquoi pas au sein de votre couple ?
Ok mais comment faire ? Et bien en s’informant !
- Auprès de professionnel.les : https://questionsexualite.fr/trouver-un-professionnel
- En lisant des BD : Le cœur des zobs de Bobika, Les contraceptés de Caroline Lee, Guillaume Daudin et Stéphane Jourdain
- Sur le net, via les ressources de Slowcontraception, de Thoreme (qui développe l’androswitch)
- En écoutant des podcasts, comme cet épisode des Pieds sur terre « hommes contraceptés »
Et puis en allant à la rencontre de groupes près de chez vous : soit en cherchant sur le net, soit en te rapprochant du Planning familial le plus proche.
Sources
- Slow contraception : https://www.instagram.com/slowcontraception/?hl=fr
- Podcast comment la contraception masculine est née de l’exclusion des hommes des réunions du MLF ? 3 min : https://www.radiofrance.fr/franceculture/podcasts/le-journal-de-l-histoire/comment-la-contraception-masculine-est-nee-de-l-exclusion-des-hommes-des-reunions-du-mlf-3513563
- L’invention de la pilule : https://enseignants.lumni.fr/fiche-media/00000000642/l-invention-de-la-pilule.html
- Tableau comparatif pour vous guider dans votre choix de contraception, Question Sexualité : https://questionsexualite.fr/choisir-sa-contraception/ma-contraception-et-moi/tableau-comparatif-pour-vous-guider-dans-votre-choix-de-contraception
- Le nombre de vasectomies a été multiplié par 15 en 12 ans, ANSM : https://ansm.sante.fr/actualites/le-nombre-de-vasectomies-a-ete-multiplie-par-15-en-12-ans-en-france-depuis-2021-il-depasse-le-nombre-de-sterilisations-feminines
- Pourquoi la contraception pour les hommes est-elle si peu répandue en France ? Comprendre en trois minutes : https://www.lemonde.fr/comprendre-en-3-minutes/video/2024/03/03/pourquoi-la-contraception-masculine-est-elle-si-peu-repandue-en-france-comprendre-en-trois-minutes_6219822_6176282.html
- * Contraceptions masculines, quelles (r)évolutions ? UROFRANCE : https://www.urofrance.org/sites/default/files/fileadmin/documents/data/PF/2020/6420/76015/FR/1408082/main.pdf
Tu penses que ta contraception te provoque des effets secondaires ?
N’hésites pas à me contacter par email ou sur instagram, ou encore à réserver un appel découverte pour que l’on discute ensemble de ta problématique.